Présentation des Cancers de la peau
De façon schématique, il existe quatre types de cancers cutanés, suivis et traités par des ORL :
- Le carcinome basocellulaire, c’est le plus répandu et le moins dangereux.
- Le carcinome spinocellulaire, c’est le deuxième plus fréquent cancer de la peau.
- Le mélanome malin, c’est un cancer de la peau rare, mais dangereux. Il doit être dépisté rapidement.
- Les kératoses actiniques, elles ne constituent pas des cancers de la peau à proprement parler. Il est cependant important de traiter ces lésions, car elles peuvent se transformer en carcinome spinocellulaire.
Le Carcinome Basocellulaire
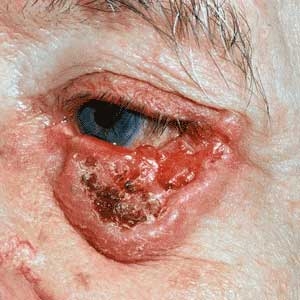
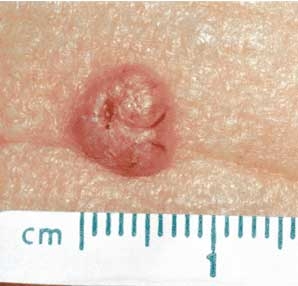
Le carcinome basocellulaire survient habituellement sur la peau exposée au soleil. C’est une lésion surélevée, petite bosse hémorragique, souvent entouré d’une bordure perlée.
Toute lésion persistante qui me disparait pas en quatre semaines nécessite un contrôle dermatologique.
Au niveau de la face, il faut distinguer la situation des carcinomes basocellulaires, par rapport aux orifices naturels :
- le nez
- la région orbitaire
- les lèvres
- la région du conduit auditif externe.
Ce sont des régions à haut risque, et le carcinome basocellulaire est plus agressif à ce niveau.
On distingue, selon la classification pronostique (ANAES 2004) :
- le groupe de bon pronostic, le plus fréquent et qui correspond au carcinome basocellulaire superficiel ou nodulaire, bien limité (un cm dans les régions à haut risque et deux cm de diamètre dans les autres régions)
- le groupe de pronostic intermédiaire, qui correspond au carcinome basocellulaire superficiel récidivant, et au carcinome basocellulaire nodulaire de plus d’un cm de diamètre dans les zones à haut risque et de plus de deux cm ailleurs
- le groupe de mauvais pronostic, extrêmement rare et qui correspond à la forme sclérodermiforme et aux formes histologiques agressives ainsi qu’au carcinome basocellulaire nodulaire de taille> 1 cm dans les zones à haut risque de récidive.
Le traitement est le plus souvent chirurgical, exérèse simple, ou exérèse avec reconstruction par un lambeau local, effectuée par un ORL compétent en chirurgie de la face et du cou.
De nouveaux traitements ont fait leur apparition :
- Thérapie photo dynamique (combinaison d’un photosensibilisant + lumière).
En cas de tumeur volumineuse, récurrente, ou situé près de structures importantes comme le nez ou les yeux, la chirurgie de Mohs est indiquée, c’est une forme de chirurgie spécialisée qui permet d’enlever uniquement la tumeur en épargnant la peau normale.
Le ORL peut, par des interventions successives de courte durée, exciser les régions atteintes jusqu’à obtenir un tissu sain, puis reconstruire le défect cutané, en ayant une sécurité maximale avec un minimum de pertes de peau saine perilésionnelle.
Le Carcinome Spinocellulaire
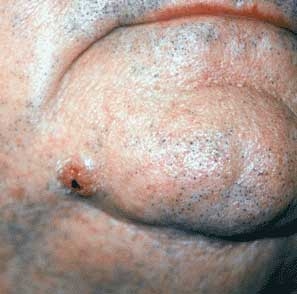
Le carcinome spinocellulaire à l’apparence d’une peau épaissie et rougie, ou excroissance semblable à une verrue.
Il a un caractère évolutif rapide, en quelques semaines, et apparaît sur les régions exposées au soleil, comme le visage.
Il est favorisé par le soleil, ou une altération du système immunitaire.
Selon la classification internationale, on peut distinguer deux groupes de facteurs de risques pronostiques :
- groupe 1, à risque faible
- groupe 2, à risque significatif de récidive locale ou de métastases.
Dans le groupe 1, le carcinome spinocellulaire mesure moins de 1 cm dans les zones péri-orificielle, au moins de 2 cm dans les autres zones. La tumeur est peu épaisse et le patient ne présente pas de trouble de l’immunité.
Dans le groupe 2, le carcinome spinocellulaire mesure plus de 1 cm de diamètre dans les zones péri-orificielle, et plus de 2 cm de diamètre dans les autres zones. La tumeur est adhérente, plus épaisse.
Le patient présente une baisse de l’immunité.
Le traitement est chirurgical, exérèse simple, ou exérèse suivie d’une reconstruction locale.
L’exérèse doit être complète, avec des marges de sécurité suffisantes :
- dans le groupe 1, ces marges doivent être de 4 à 6 mm
- dans le groupe 2, ces marges doivent être de plus de 6 mm.
En profondeur, il faut aller jusqu’à l’hypoderme, en respectant l’aponévrose, le périoste, ou le périchondre.
Ce sont des cancers lymphophiles, qui peuvent nécessiter une chirurgie des aires ganglionnaires. L’O.R.L. est le premier acteur du traitement de ces cancers de la face.
Le Mélanome Malin
Le mélanome est une forme rare de cancer de la peau, mais extrêmement dangereuse. Il se développe à partir des mélanocytes, cellules qui produisent la pigmentation de la peau.
Ces mélanomes sont souvent très bruns ou noirs, avec des limites irrégulières.
Il est important de contrôler régulièrement les naevi, en utilisant un dermatoscope.
Ce sont les tumeurs lymphophiles, métastatiques.
Le traitement est chirurgical, exérèse large en surface et en profondeur, avec recherche du ganglion sentinelle.
C’est une technique, où on injecte un traceur radioactif la veille de l’intervention chirurgicale au niveau du mélanome.
Le lendemain, jour de l’intervention, on repère le ganglion, qui est le siège d’une radioactivité, grâce à une caméra.
Ce ganglion est enlevé, l’analyse histologique nous permet de savoir s’il est envahi, et dans ce cas-là, un évidement ganglionnaire spécifique sera effectué par l’O.R.L.

Les Kératoses Actiniques
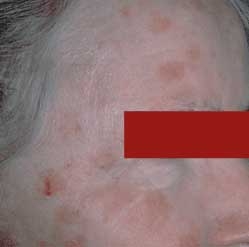
Les kératoses actiniques se présentent sous la forme de taches rougeâtres, rugueuses et écailleuses. Elles surviennent au niveau des endroits exposés au soleil, comme le visage.
Les personnes peau claires et de plus de 40 ans sont les plus risquées pour ce type de pathologie.
Le traitement est variable :
- Cryo chirurgie (utilisation d’azote liquide),
- Chirurgie,
- Utilisation de produits locaux (crèmes).
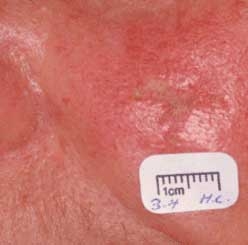
Le carcinome a cellules de Merkel ou tumeur de Merkel
Il s’agit d’une tumeur neuro-endocrine cutanée rare, du sujet âgé.
Son évolution locale est agressive, avec un risque de récidive important (55 à 80 % des cas).
Le risque métastatique est extrêmement important :
- ganglionnaire dans 50 % des cas
- viscéral dans plus de 30 % des cas.
La tumeur de Merkel se présente comme nodule dur, violacé, à croissance rapide. C’est une tumeur du derme, avec des marqueurs Immunohistochimiques spécifiques.
Les facteurs du mauvais pronostic sont :
- le sexe masculin
- l’âge inférieur à 60 ans
- une taille supérieure à 2 cm
- une forme histologique à petites cellules
- une latence avant le traitement de plus de un an
- le siège, au niveau du tronc ou des extrémités distales
- la présence d’une atteinte ganglionnaire
- l’association à une hémopathie, ou à une autre néoplasie.
Le bilan nécessite la recherche d’une adénopathie ou d’une métastase à distance :
- scanner cervico-thoraco-abdomino-pelvien
- scanner cérébral
- scintigraphie à l’Octéocride
- TEP scanner.
Le traitement sera fonction du stade de la maladie :
- Stade I : lésion de moins de 2 cm devant être traitée par chirurgie associée à une radiothérapie. Les marges d’exérèse doivent être de deux à trois cm.
- Stade II : lésion de plus de 2 cm, devant être traitée par chirurgie lorsque cela est possible, ou radiothérapie exclusive si la tumeur est inopérable.
- Stade III : il existe des adénopathies positives. Le traitement est identique au stade II.
- Stade IV : il existe des métastases à distance. Le traitement est palliatif.
Dans tous les cas, la recherche d’une adénopathie s’impose. C’est la technique du ganglion sentinelle, qui permet par l’injection d’un isotope, avant l’intervention chirurgicale, de repérer le ganglion responsable du territoire atteint.
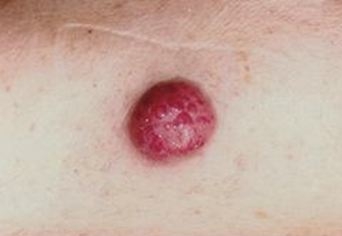
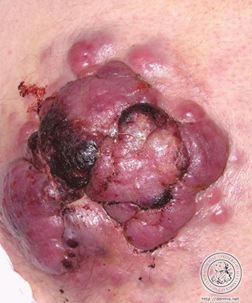
Fibrosarcome de Darier et Ferrand
Le dermatofibrosarcome de Darier et Ferrand est une tumeur dermique, caractérisée par une évolution lente, avec un risque majeur de récidive en cas d’exérèse insuffisante.
Son pronostic est uniquement lié à la qualité de l’exérèse chirurgicale initiale. Classiquement, l’exérèse chirurgicale doit passer en surface à 5 cm de bord de la tumeur, et doit emporter en profondeur une barrière anatomique saine (aponévrose, muscle, périchondre).
Elle survient à tout âge, avec des pics de fréquence à 20 et à 40 ans.
Elle se présente, soit comme une plaque fibreuse rosée, soit comme un nodule dermique, ferme.
L’examen histologique permet d’affirmer le diagnostic, et la biologie moléculaire revêt dans ce cas une grande importance.
En pratique, il est fondamental d’effectuer une exérèse extrêmement satisfaisante, et de passer sur le plan histologique à 1 à 2 cm de la dernière cellule tumorale visible.
Une chirurgie en deux temps peut être envisagée :
- premier temps exérèse chirurgicale, ce qui permet une analyse extrêmement précise des marges
- deuxième temps reconstruction par lambeau ou greffe.
L’administration d’Imatinib (Glivec) pourrait être bénéfique pour les patients ayant une lésion locale avancée non opérable, ou présentant des métastases.

