RHINITE CHRONIQUE ALLERGIQUE
La rhinite allergique se manifeste par le trépied clinique, déjà évoqué, obstruction nasale, rhinorrhée, éternuements.
Il existe parfois une anosmie l’hyposmie (perte ou baisse de l’odorat), des démangeaisons diffuses (prurit oropharyngé), des céphalées, des manifestations oculaires (prurit, conjonctivite).
Elle est fréquente chez l’adolescent et l’adulte jeune.
Elle pose un problème de santé publique, vu qu’elle concerne entre 20 et 50 % de la population.
Il existe souvent un terrain atopique familial.
Nous notons une augmentation régulière de la fréquence de cette affection sur les 30 dernières années.
D’autres facteurs interviennent, comme le tabagisme (attention au tabagisme passif), la pollution (attention la pollution domestique).
Ces facteurs interfèrent avec l’allergie, et aggravent la sévérité de la maladie.

Classiquement, on distinguait
- la rhinite allergique saisonnière pollinique
- de la rhinite allergique perannuelle non pollinique.
La nouvelle classification de l’OMS reconnaît maintenant deux entités :
- la rhinite allergique intermittente, si les symptômes sont inférieurs à quatre jours par semaine, ou inférieures à quatre semaines
- et la rhinite allergique persistante, si les symptômes dépassent respectivement quatre jours par semaine, et quatre semaines.
Elle prend en compte pour ces deux variétés de rhinite allergique de niveau d’altération :
- rhinite allergique légère
- et rhinite allergique modérée à sévère.
Cette classification tient compte de deux éléments :
- la durée des symptômes
- et leur gravité.
La rhinite est qualifiée de légère, si le sommeil reste normal de même que les activités sociales et professionnelles.
La rhinite est qualifiée de modérée à sévère, si le sommeil perturbé, de même que les loisirs, ainsi que des activités scolaires et/ou professionnelles.
Il faut intégrer cette rhinite allergique dans le cadre général des maladies allergiques et notamment dans les maladies respiratoires, comme l’asthme.
Le bilan sera O.R.L., mais également pulmonaire avec évaluation de la fonction respiratoire.
Le Diagnostic
Le diagnostic est clinique, trépied classique.
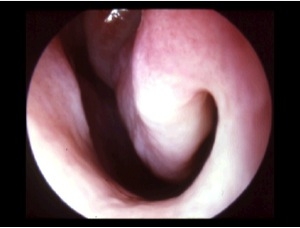
L’examen fibroscopique des fosses nasales est effectué de façon obligatoire par l’O.R.L., il met en évidence une muqueuse inflammatoire, notamment au niveau des cornets inférieurs, coloration lilas pâle de la muqueuse, oedème des cornets inférieurs, sécrétions plus ou moins visqueuses.
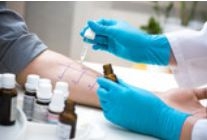
Il est important de rechercher l’allergène responsable, par l’interrogatoire, l’évolution de la rhinite, et par un bilan allergologique :
- Test de cutanée allergologiques, c’est l’examen de base… Il doit être systématique. Les anti-histaminiques doivent être arrêtés quelques jours (cinq jours pour les plus récents) avant la réalisation de ces tests.
- Test de provocation nasale, ils sont réservés à certaines situations difficiles. Il doit effacer sa ils doivent êtres effectués par des équipes ayant une expérience un environnement adapté.
- Dosage des IgE spécifiques sériques. Ils ne peuvent remplacer des tests cutanés d’allergie, et ne doivent pas être effectués en première intention. Leur sensibilité varie de 70 à 90 % selon les allergènes et les études.
Test multi allergénique de dépistage. Leurs spécificités leur sensibilité sont supérieures à 80-90 % .
Il faudra systématiquement rechercher une maladie asthmatique. Une exploration fonctionnelle respiratoire est indiquée.
Le bilan radiologique, le scanner des sinus n’est indiqué que s’il existe un doute diagnostique sur une sinusite.
Il faudra évaluer, et traiter des facteurs environnementaux, tabagisme, pollution.
Modalités Thérapeutiques
La prise en charge de cette rhinite allergique repose sur l’éviction de l’allergène, des thérapeutiques médicamenteuses, et l’immunothérapie ou désensibilisation.
L’éviction de l’allergène est extrêmement bénéfique, lorsqu’elle est possible, et améliore toutes les autres thérapeutiques. Nous disposons de calendriers polliniques, ce qui permet de réduire le contact avec les allergènes responsables.
Pour les allergènes domestiques, notamment pour les acariens, une étude du domicile permettra de lutter de façon efficace contre ces allergènes.
Il faut éliminer tapi et moquette, étudier les éléments de décoration, supprimer les doubles rideaux, et utiliser si possible de peinture antiacariens. La literie constitue un facteur important d’apport d’acariens.
Il faut inspirer quotidiennement les draps, utiliser des housses antiacariens.
Une allergie à un animal domestique nécessite son départ du domicile, situation parfois dramatique.
Médicaments Anti-allergiques
- anti-dégranulants mastocytaires (Cromoglycate de sodium, acide N-acétylaspartylglutamique, Kétotifène)
- anti-histaminiques, c’est la base du traitement des rhinites allergiques
- corticoïdes locaux, c’est la deuxième base du traitement des rhinites allergiques, ils sont utilisés au long cours.
Ils agissent contre l’obstruction nasale, ils n’ont pas d’effets secondaires notables, et sont associés à des lavages de nez réguliers au sérum physiologique à distance des pulvérisations.
- Corticoïdes par voie générale, parfois utilisé en cas de sévérité de signe clinique
- vasoconstricteurs, ils n’ont pas d’AMM pour la rhinite chronique, ils sont parfois proposés pour une période de trois à quatre jours maximum en début de traitement de la rhinite allergique.
Immunothérapie ou Désensibilisation :
La désensibilisation spécifique s’adresse à des patients où le bilan allergologique a mis en évidence un lien direct entre les symptômes et l’allergène.
Il faut que l’allergie soit ciblée, et cette désensibilisation est longue, en moyenne trois ans. C’est le seul traitement susceptible de modifier en profondeur le terrain atopique.
Traitements Chirurgicaux
- Turbinectomie partielle, c’est la résection d’une partie des cornets inférieurs hypertrophiés. Nous n’utilisons peu.
Il existe un risque de saignement post-opératoire immédiat, et surtout à terme un syndrome de nez vide avec rhinite croûteuse.
- Le traitement par radiofréquences des cornets inférieurs à notre préférence.
C’est une technique simple, bien codifiée, et dénué d’effet secondaire. Elle permet de préserver la fonction du cornet inférieur, l’épithélium de surface et le transport muco ciliaire.
La septoplastie peut être envisagée en cas de déviation de la cloison nasale, responsable d’une obstruction.