La dacryo-cysto-rhinostomie
La dacryo-cysto-rhinostomie (DCR) permet de rétablir la communication entre les voies lacrymales et les fosses nasales.
La dacryo-cysto-rhinostomie par voie endonasale, sous guidage endoscopique a été rendue possible grâce à l’évolution de la microchirurgie endonasale, des systèmes optiques et vidéo que nous utilisons de façon courante en ORL pour toute la chirurgie endonasale.
C’est la technique que nous utilisons.
Anatomie
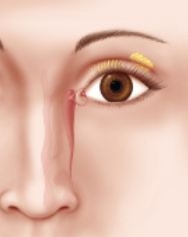
Sur le plan anatomique, il existe un canalicule supérieur (angle interne de la paupière supérieure), et un canalicule inférieur (angle interne de la paupière inférieure), qui ont une paroi élastique, entourée d’un muscle.
Ces deux canalicules se réunissent en un canalicule commun qui s’abouche à la partie supérieure du sac lacrymal.
Ce sac lacrymal est facilement accessible par voie endonasale, et il se situe le plus souvent en avant de l’apophyse unciforme, et donc de l’ethmoïde antérieur.
Le sac lacrymal se poursuit par le canal lacrymo-nasal qui débouche sous le cornet inférieur.
Collaboration Orl/Ophtalmologue
La réalisation d’une dacryo-cysto-rhinostomie par voie endoscopique nécessite la collaboration entre le médecin ophtalmologue, qui suit les patients, et le médecin O.R.L. qui a une grande habitude de la microchirurgie endonasale.
La voie endonasale, par rapport à la voie externe plus classique permet :
- de conserver l’intégrité du système musculo-tendineux de l’angle interne de l’oeil
- de n’avoir aucune cicatrice au niveau de la face
- un taux de réussite extrêmement satisfaisant.
Indications
Les indications opératoires sont essentiellement des sténoses symptomatiques du canal lacrymo-nasal.
C’est-à-dire que les larmes ne peuvent plus évacuer spontanément et donc le patient présente un larmoiement constant avec surinfection.
Bilans
À l’examen ophtalmologique, les voies lacrymales sont engorgées, avec parfois une voussure ou un gonflement au niveau du sac lacrymal (au niveau de l’angle interne de l’oeil).
L’examen fibroscopique des fosses nasales permet de vérifier la position de la cloison nasale (présence éventuelle d’une déviation de la cloison nasale), l’état de la muqueuse sinusienne.
Une imagerie peut être proposée : dacryoscanner.
Après instillations d’un anesthésique local dans chaque oeil, on dilate les voies lacrymales, puis on injecte un produit de contraste, sans pression excessive.
Des coupes tomodensitométriques sont effectuées, qui permettent de mettre en évidence l’obstacle à l’évacuation des larmes.
Grâce à ce scanner, nous avons le positionnement exact des canalicule par rapport au sac, et du sac par rapport à l’ethmoïde.
L’intervention
L’intervention chirurgicale est effectuée sous anesthésie générale.
Un méchage de la fosse nasale à la Xylocaïne Naphtazolinée permet d’obtenir une vasoconstriction de la muqueuse, et de limiter le saignement.
Cette intervention nécessite, au niveau O.R.L. :
- un matériel endoscopique classique (optiques rigide, colonne vidéo, matériel de coagulation et aspiration),
- un moteur spécifique Medtronic, avec utilisation de fraises protégées à usage unique.
Au niveau ophtalmologique, il est nécessaire de disposer :
- d’un dilatateur
- éventuellement d’une fibre optique permettant « d’illuminer » les voies lacrymales
- d’une sonde monocanaliculaire ou bicanaliculaire qui sera laissée en place à la fin de l’intervention chirurgicale.
Dans un premier temps, une résection de la muqueuse endonasale est réalisée, en regard de la bosse lacrymale. Cette muqueuse est enlevée, et les berges sont coagulées pour éviter tout saignement.
Dans un deuxième temps, la bosse lacrymale est fraisée, et nous utilisons un moteur spécifique avec une fraise protégée, ce qui évite toute plaie au niveau de la cloison nasale.
La résection osseuse doit être suffisamment haute et large, et arriver jusqu’au niveau du canalicule commun.
Le repérage de la bosse lacrymale est facilité par la mise en place préalable du dilatateur dans le canalicule inférieur par notre collègue ophtalmologue (sonde de dilatation visible, ou lumière d’illumination des voies lacrymales).
Dans un troisième temps, nous effectuons une ouverture large du sac lacrymal, avec exérèse de la muqueuse, aboutissant à une marsupialisation de ce sac.
Le dernier temps opératoire consiste à mettre en place la sonde monocanaliculaire ou bicanaliculaire dans les voies lacrymales.
Souvent deux plaques de Silastic sont laissées en place de part et d’autre de la cloison afin d’éviter les synéchies post opératoires, source de récidives.
L’intervention chirurgicale dure en moyenne une demi-heure.
L’hospitalisation dure moins de 24 heures.
Soins post-opératoires
Les soins post-opératoires consistent à :
- laver l’oeil au sérum physiologique, avec application d’un collyre antibiotique et cortisoné
- laver régulièrement les fosses nasales au sérum physiologique ou à l’eau de mer.
Nous revoyons le patient entre le 10e et le 15e jour, pour l’ablation des plaques de Silastic et des soins locaux, puis au deuxième mois pour vérifier la cicatrisation locale.
Le médecin ophtalmologue vérifiera l’efficacité de l’intervention chirurgicale, et laissera en place la sonde entre trois mois et six mois.
Complications
Les complications sont rares :
- saignement
- emphysème sous-cutané péri-orbitaire par passage d’air au niveau de la lame papyracée. Nous demandons à nos patients d’éviter le mouchage
- la récidive, et pour éviter ce risque, il faut effectuer une ouverture large et haute du sac lacrymal (pas de trajet en baïonnette).

